Ankylosierende Spondylitis (AS - Spondyloarthritis), axiale Spondyloarthritis, axSpA
AS (auch als Morbus Bechterew oder Bechterew-Strümpell-Marie-Krankheit bekannt) ist eine chronisch-entzündliche systemische Erkrankung, welche die Sakroilial-Gelenke, Wirbelsäule und nicht selten periphere Gelenke und v.a. Enthesen betrifft. Der Name ist vom griechischen ankylos = "gebogen" (Ankylose bedeutet Gelenkversteifung) und spondylos = "Wirbel" abgeleitet.
Sakroiliitis und Enthesitis sind die Markenzeichen der ankylosierenden Spondylitis (AS).
Rheumafaktor (RF) und antinukleäre Antikörper (ANA) sind negativ
Humanes Leukozytenantigen (HLA)-B27 erhöht das Risiko, eine AS zu entwickeln um das 50- bis 100-fache (allerdings sind je nach Bevölkerungsgrupper bis zu 10% HLAB27+)
Nur 2 % (1 von 50) der HLA-B27-positiven Individuen entwickeln zu Lebzeiten AS.
Tumor Nekrose-Faktor (TNF)-α hemmende Mittel und andere Biologika sind sehr effektiv in AS für sowohl spinale als auch periphere Gelenke.
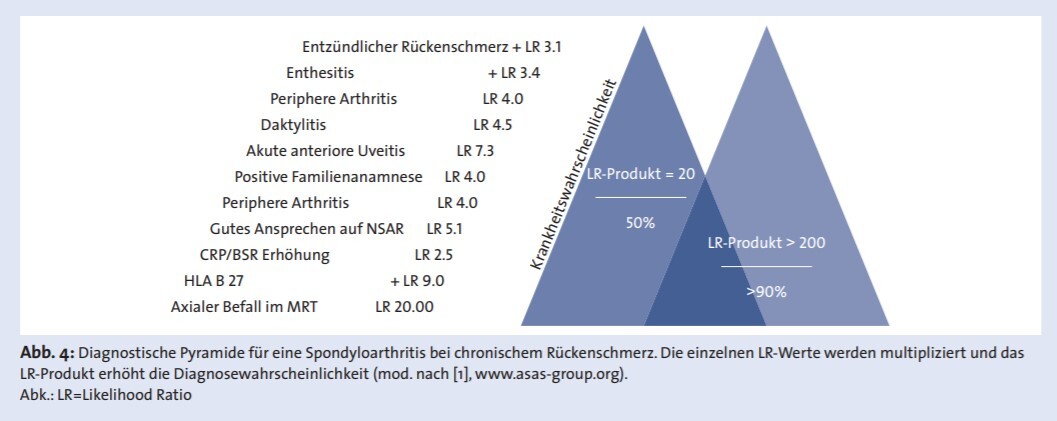
Vom Auftreten der entzündlichen Rückenschmerzen zur Entwicklung definitiver röntgenologischer Sakroiliitis verstreichen aber durchschnittlich 4-9 Jahre. Da die Mehrzahl (70%) der Patienten im frühen Stadium zur Zeit der Diagnose keine klaren röntgenologischen Veränderungen aufweisen, wurden die ASAS (Assessment of SpondyloArthritis International Society) Klassifikations-Kriterien für Patienten entwickelt, die seit mindestens 3 Monaten Rückenschmerzen haben und zum Zeitpunkt des ersten Auftretens mindestens 45 Jahre alt waren. Diese Kriterien haben eine Sensitivität von 83% und eine Spezifität von 84% für axiale SpA.
ASAS-Klassifikationskriterien für axiale SpA:
SpA-Merkmale: entzündliche Rückenschmerzen, Arthritis, Enthesitis (Ferse), Uveitis, Daktylitis, Psoriasis, Morbus Crohn / Colitis ulcerosa, gutes Ansprechen auf nichtsteroidale Antirheumatika (NSARs), familiäre Vorgeschichte für SpA, HLA-B27, erhöhtes C-reaktives Protein (CRP).
Sakroiliitis in der Bildgebung: aktive (akute) Entzündung im MRI zeigt Sakroiliitis oder definitive röntgenologische Sakroiliitis.
Sakroiliitis in der Bildgebung |
| HLA-B27 |
plus | oder | plus |
≥1 SpA-Merkmal |
| ≥2 andere SpA-Merkmale |
SpA, Spondyloarthritis
Häufigste periphere Gelenke, die in AS beteiligt sind: Ungefähr 30% der Patient:innen mit AS entwickeln eine periphere Arthritis. Die Hüften und Schultern sind am häufigsten betroffen. Hüft-Beteiligung in AS ist mit einer schlechten Prognose assoziiert. Seltener ist die Arthritis der Beckensymphyse oder der sternoklavikulären oder temporomandibulären Gelenke. Eine Beteiligung der kostovertebralen, sternokostalen, oder manubriosternalen Gelenke kann Brustschmerzen verursachen, welche durch Husten oder Niessen verstärkt werden.
Quelle: https://pubmed.ncbi.nlm.nih.go...
Extraskelettale Erscheinungen von AS:
A - Aorten-Insuffizienz (3-10%), aszendierende Aortitis, und andere kardiale Manifestationen wie Leit-Abnormalitäten (3-9%), diastolische Dysfunktion, Perikarditis und ischämische Herzkrankheit.
N - Neurologisch: atlantoaxial (C1-C2), Subluxation (2%), Cauda-equina-Syndrom durch spinale Arachnoiditis, traumatische spinale Frakturen mit Myelopathie (C5-C6, am häufigsten C6-C7), Ossifikation des posterioren longitudinalen Ligaments mit spinaler Stenose.
K - Kidney (Niere): sekundäre Amyloidose, Immunoglobin A (IgA) Nephropathie, chronische Prostatitis.
S - Spinal: zervikale Fraktur, spinale Stenose, signifikante spinale Osteoporose.
P - Pulmonal: Oberlappen-Fibrose, restriktive Veränderungen.
O - Okulär: akute vordere Uveitis (25-30% der Patienten).
N - Nephropathie (IgA), Nephrolithiasis
D - Diszitis oder Spondylodiszitis (Andersson-Läsionen).
Ausserdem haben 30-60% der Patienten eine asymptomatische mikroskopische Kolitis oder Crohn-artige Läsionen im terminalen Ileus oder Colon. AS-Patienten mit peripherer Arthritis haben ein erhöhtes Risiko für Kolitis-Läsionen.
Typische röntgenologische AS-Merkmale:
Die röntgenologischen Veränderungen in AS werden vor allem im axialen Skelett beobachtet (sakroiliakal, aphophyseal, diskovertebral, kostovertebral), sowie an Stellen der Enthesitis ("Aufzwirbeln" des Beckenkamms, des Tuberculum majus humeri, der ischialen Tuberositas, der femoralen Trochanter, des Calcaneus, und der vertebralen Dornfortsätze). Sakroiliitis ist normalerweise bilateral und symmetrisch. Zu Beginn betrifft es die synovial gesäumten unteren Bereiche des sakroilialen Gelenks. Die früheste radiographische Veränderung ist die Erosion auf der iliakalen Seite des sakroiliakalen Gelenks, wo der Knorpel dünner ist und Einschnitte hat. Die Progression des erosiven Prozesses resultiert in einer initialen "Pseudo-Erweiterung" des sakroilialaken Gelenkspalts mit knöchiger Sklerose, normalerweise gefolgt von kompletter knöchiger Ankylose oder Gelenksfusion (Grad 4). Wenn einfache Röntgenaufnahmen in früher Sakroiliitis normal erscheinen, zeigt ein MRI ohne Kontrastmittel in den meisten Fällen Entzündung und Ödem auf.
Natürlicher Verlauf von AS: Obwohl der Verlauf variabel ist, sagen die ersten 10 Jahre den weiteren Verlauf der Krankheit voraus. Einige Kliniker verwenden standardisierte Instrumente wie den Bath Ankylosing Spondylitis Disease Activity Index (BASDAI, Krankheitsaktivität), den Bath Ankylosing Spondylitis Metrology Index (BASMI, spinale Mobilität) und den Bath Ankylosing Spondylitis Functional Index (BASFI), um die Krankheitsentwicklung und das Ansprechen auf Therapie zu messen. Zu den frühen Faktoren, welche mit einer schlechten Prognose verbunden sind, zählen frühe Hüftgelenksbeteiligung, BSR >30 mm/h oder persistent erhöhtes CRP, schlechtes Ansprechen auf NSAR-Therapie, Rauchen, männliches Geschlecht und frühe Entwicklung von Syndesmophyten.
Extraartikuläre Manifestationen wie Uveitis, kardiovaskuläre Beteiligung und pulmonäre Fibrose sind ebenfalls wegweisend für einen schlechten Verlauf. Patienten mit milder AS haben meist eine normale Lebenserwartung und bleiben weiterhin arbeitstätig. Patienten mit schlechten prognostischen Zeichen hingegen haben ein dreifach erhöhtes Risiko aus der Erwerbstätigkeit auszutreten und ein 1.5-fach erhöhtes Todesrisiko. Zu den Todesursachen zählen kardiovasukläre Erkrankungen, gastrointestinale Erkrankungen und spinale Frakturen.
Video: Spine-health
Web:
Previous Next